Reparación de tórax en embudo
Definición
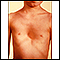
Es una cirugía para corregir el tórax en embudo. Esta es una deformidad congénita (presente al nacer) de la parte frontal de la pared torácica que hace que el esternón y las costillas estén hundidos.
El tórax en embudo también se denomina tórax hundido o tórax infundibuliforme. Puede empeorar durante la adolescencia.
Nombres alternativos
Reparación de tórax infundibuliforme (tórax en embudo); Reparación de deformidad torácica; Reparación de tórax hundido; Procedimiento de Nuss; Procedimiento de Ravitch
Descripción
Hay dos tipos de cirugía para reparar esta afección: abierta y cerrada (mínimamente invasiva). Ambas cirugías se hacen mientras el niño está en un sueño profundo y sin sentir dolor por la anestesia general.
La cirugía abierta es más tradicional. Esta cirugía se hace de la siguiente manera:
- El cirujano hace un corte (incisión) en la parte frontal del tórax.
- Se extirpa el cartílago deformado y el periostio de las costillas se deja en su lugar. Esto permitirá que dicho cartílago crezca de nuevo correctamente.
- Posteriormente se hace un corte en el esternón que se acomoda en la ubicación correcta. El cirujano puede usar un soporte metálico (pieza de apoyo) para sostener el esternón en esta posición normal hasta que sane. La cicatrización toma de 3 a 12 meses.
- El cirujano puede colocar una sonda para drenar líquidos que se acumulan en la zona de la reparación.
- Al final de la cirugía se cierra la incisión.
- Los soportes metálicos se remueven luego de 6 a 12 meses a través de un pequeño corte en la piel bajo el brazo. Este procedimiento por lo regular se hace de manera ambulatoria.
El segundo tipo de cirugía es un método cerrado. Se utiliza sobre todo para niños. No se extirpa nada de cartílago ni de hueso. La cirugía se realiza de la siguiente manera:
- El cirujano hace dos incisiones pequeñas, una a cada lado del tórax.
- Una pequeña cámara de video llamada toracoscopio se coloca a través de una de las incisiones. Esto le permite al cirujano ver adentro del tórax.
- A través de las incisiones, se introduce una barra de acero curva que se ha moldeado para que se ajuste al niño y se coloca debajo del esternón. El propósito de esta barra es levantar el esternón. La barra se deja puesta en el lugar durante al menos 2 años. Esto ayuda a que el esternón crezca correctamente.
- Al final de la cirugía, el toracoscopio se extrae y se cierran las incisiones.
La cirugía puede llevar de 1 a 4 horas según el tipo de procedimiento.
Por qué se realiza el procedimiento
La razón más común para la reparación del tórax en embudo es mejorar la apariencia de la pared torácica.
Algunas veces, la deformidad es tan grave que provoca dolor torácico y limita la respiración, sobre todo en adultos.
La cirugía por lo regular se hace en niños que tienen de 12 a 16 años de edad, pero nunca antes de los 6 años. También puede hacerse en adultos un poco después de los 20 años de edad.
Riesgos
Los riesgos de la anestesia y la cirugía en general son:
- Reacciones a los medicamentos
- Problemas respiratorios
- Sangrado, coágulos de sangre o infección
Los riesgos de esta cirugía son:
- Lesión al corazón
- Atelectasia pulmonar
- Dolor
- Reaparición de la deformidad
Antes del procedimiento
Es necesario realizar un examen médico completo y pruebas médicas antes de la cirugía. El cirujano solicitará lo siguiente:
- Una electrocardiografía (ECG) y posiblemente una ecocardiografía que muestre cómo está funcionando el corazón
- Pruebas de la función pulmonar (PFP) para detectar problemas respiratorios
- Una tomografía computarizada o una resonancia magnética del tórax
Coméntele a su cirujano o personal de enfermería sobre:
- Qué medicamentos está tomando su hijo. Incluya medicamentos, hierbas, vitaminas o cualquier otro suplemento que haya comprado sin una receta.
- Alergias que su hijo pueda tener a medicamentos, látex, cinta o limpiadores de la piel.
Durante los días antes de la cirugía:
- Aproximadamente 7 días antes del procedimiento, le pueden solicitar que deje de darle a su hijo ácido acetilsalicílico (aspirin), ibuprofeno (Advil, Motrin), naproxeno (Aleve, Naprosyn), warfarina (Coumadin) y cualquier otro medicamento anticoagulante.
- Pregúntele al cirujano o enfermera qué medicamentos debe tomar su hijo aun el día de la cirugía.
En el día de la cirugía:
- Es probable que soliciten a su hijo no beber ni comer nada después de medianoche la noche anterior a la cirugía.
- Dele a su hijo cualquier medicamento que el cirujano le haya mandado tomar con un pequeño sorbo de agua.
- Llegue al hospital a tiempo.
- El cirujano verificará que su hijo no tenga ningún signo de enfermedad antes de la cirugía. Si su hijo está enfermo, es posible que la cirugía se posponga.
Después del procedimiento
Es frecuente que los niños permanezcan en el hospital de 3 a 7 días. La duración de la hospitalización depende de qué también marche la recuperación.
El dolor es común después de la operación. Durante los primeros días, su hijo puede recibir analgésicos fuertes en la vena (a través de una vía intravenosa) o a través de un catéter puesto en la columna vertebral (una raquianestesia). Después de eso, el dolor por lo regular se maneja con medicamentos tomados por vía oral.
Su hijo puede tener tubos en el tórax alrededor de las incisiones. Estos tubos drenan líquido extra que se acumula a causa del procedimiento. Estos tubos permanecerán en el lugar hasta que dejen de drenar, por lo regular, después de unos pocos días.
El día después de la cirugía, a su hijo se lo alentarán para que se siente, tome respiraciones profundas, se baje de la cama y camine. Estas actividades ayudarán a la cicatrización.
Al principio, su hijo no será capaz de agacharse, girar ni voltearse de un lado a otro. Las actividades pueden aumentarse lentamente.
Cuando su hijo pueda caminar sin ayuda, probablemente estará listo para irse a casa. Antes de salir del hospital, le entregarán una receta de analgésicos para él.
En casa, siga las instrucciones para cuidar a su hijo.
Expectativas (pronóstico)
La cirugía generalmente lleva a mejoras en la apariencia, la respiración y la capacidad para hacer ejercicio.
Referencias
Demehri FR, Shamberger RC. Congenital chest wall deformities. In: Selke FW, del Nido PJ, Swanson SJ, eds. Sabiston and Spencer Surgery of the Chest. 10th ed. Philadelphia, PA: Elsevier; 2024:chap 24.
Wald O, Izhar U, Sugarbaker DJ. Lung, chest wall, pleura and mediastinum. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Textbook of Surgery: The Biological Basis of Modern Surgical Practice. 21st ed. St Louis, MO: Elsevier; 2022:chap 58.
Versión en inglés revisada por: Mary C. Mancini, MD, PhD, Cardiothoracic Surgeon, Shreveport, LA. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: HolaDoctor
© 1997- A.D.A.M., una unidad de negocio de Ebix, Inc. Queda estrictamente prohibida la duplicación o distribución de la información aquí contenida.